Rối loạn chảy máu
1.Chảy máu do:
-Thiếu hụt các yếu tố đông máu
-Dùng thuốc chống đông
-Khiếm khuyết thành mạch và khả năng co mạc
Biến chứng
- Rối loạn trong giai đoạn mạch máu hoặc tiểu cầu: chảy máu ngay tức thì sau chấn thương hoặc phẫu thuật. Chảy máu kéo dài.
• Rối loạn trong pha đông máu: chảy máu xảy ra vài giờ sau khi chấn thương hoặc phẫu thuật. Chảy máu ồ ạt, dừng lại sau đó bắt đầu chảy máu lại
• Nguy cơ thấp: Không có tiền sử, kết quả thăm khám bình thường
• Nguy cơ trung bình: dùng liệu pháp chống đông máu kéo dài, dùng thuốc chống ngưng tập tiểu cầu kéo
dài. Tiểu cầu trong khoảng 80.000- 50.000
• Nguy cơ cao: rối loạn chảy máu, có triệu chứng lâm sàng, kết quả xét nghiệm bất thường. Tiểu cầu <50.000
-Tiểu đường và thiếu máu KHÔNG gây chảy máu
Quản lý bệnh nhân
- Bệnh nhân chảy bao nhiêu máu và có thể kiểm soát được không à• Hội chẩn với bác sỹ chuyên khoa về tình trạng
• Quản lý tốt nhất là DỰ PHÒNG
• Nếu điều trị xâm lấn: kỹ thuật không sang chấn. Cẩn thận khi thao tác với mô mềm
Sử dụng thuốc tê tại chỗ có thuốc co mạch (xâm lấn tại chỗ), lấy vôi răng ở khu vực nhỏ-> Cẩn thận khi nhổ răng.
• Theo dõi các bệnh kèm theo: bệnh gan hoặc thận, bệnh tự miễn dịch, khối u
=>Các biện pháp tại chỗ để kiểm soát chảy máu: khâu, túi áp lực sau phẫu thuật (30-60 phút), ép miếng dán, hướng dẫn sau phẫu thuật (không khạc nhổ, ăn thức ăn mềm, không mút chít)
* Thuốc chống trầm cảm có thể gây ra chảy máu bất thường -> serotonin làm tăng co mạch. Ví dụ: SSRI (chất ức chế tái thu hồi serotonin), Paxil, Prozac và Zoloft ảnh hưởng đến đông máu
• Anafranil- • Celexa, Remeron, Serzobe, Wellbutrin
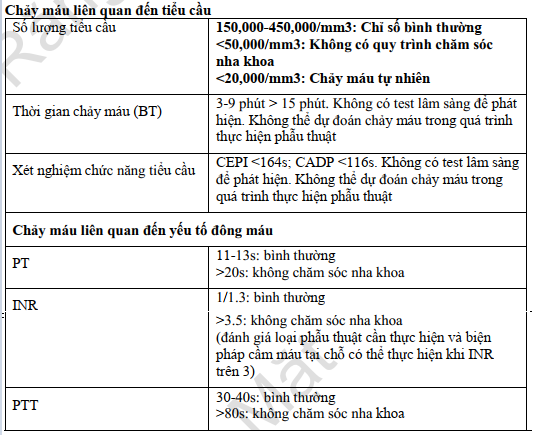
2.Chứng giảm tiểu cầu
- Khoảng bình thường (150,000-450,000)
· Nếu tiểu cầu có chức năng:
· > 100.000 sẽ đông máu bình thường
· > 80.000 - thường đông máu vẫn đủ, có thể cần đến các biện pháp tại chỗ.
· < 80.000 đến 50,000. Tăng chảy máu sau khi phẫu thuật, thường không cần truyền máu, kiểm soát bằng các biện pháp cầm máu tại chỗ. Quan trọng là đánh giá các yếu tố khác,
các bệnh kèm theo
· Bệnh nhân có tiểu cầu <50.000: dễ bị bầm tím, tụ máu. Có thể cần truyền máu trước khi làm thủ thuật xâm lấn
· <20,000: Chảy máu tự nhiên, bất kỳ điều trị nha khoa nào cũng phải thực hiện trong bệnh viện
3.Bệnh Von Willebrand
=>xác định nhu cầu truyền máu
- Phụ thuộc vào loại và kế hoạch điều trị nha khoa.
· DDAVP (Desmopressin) hấp thu ngoài đường ruột hoặc xịt mũi 1 giờ trướcvà 6 giờ sau khi làm thủ thuật
· Các biện pháp cầm máu tại chỗ. Súc miệng các thuốc chống tiêu fibrin
· Type 2 phụ thuộc vào nhu cầu truyền máu
· Type 3- Bệnh viện
· Tránh thuốc chống viêm không steroid và Aspirin
· Sử dụng các biện pháp phòng ngừa chảy máu cho người có khiếm khuyết chảy máu bẩm sinh như bệnh vWF hoặc bệnh hemophilia: desmopression và aminocaproic acid cho nhiều thủ thuật nha khoa
4.Bệnh nhân đang dùng thuốc ngưng tập tiểu cầu: Ví dụ: Aspirin Clopidrogel (Plavix)
Biến chứng
Không có dấu hiệu lâm sàng nào đáng kể
Bệnh nhân dùng thuốc chống ngưng tập tiểu cầu sẽ có thời gian máu chảy kéo dài hơn, nhưng điều này có thể không tương thích với trên lâm sàng
Quản lý bệnh nhân:
- Chảy máu ngay sau thủ thuật nha khoa có thể được kiểm soát bằng các biện pháp cầm máu tại chỗ
· KHÔNG CÓ BẰNG CHỨNG KHOA HỌC NÀO ỦNG HỘ VIỆC DỪNG THUỐC
->Các biến chứng về chảy máu không có cùng nguy cơ như biến chứng huyết khối động mạch. Bệnh nhân có nhiều nguy cơ tàn tật vĩnh viễn hoặc tử vong nếu họ ngừng thuốc
· PHÒNG NGỪA - • Thao tác mô mềm cẩn thận
- • Sử dụng thuốc tê tại chỗ có thuốc co
mạch - • Khâu
- • Băng ép cầm máu sau phẫu thuật
- • Hướng dẫn sau phẫu thuật
- Tránh NSAIDs để giảm đau sau phẫu thuật
Bạn KHÔNG cần một cuộc hội chẩn vì các chỉ số xét nghiệm sẽ KHÔNG giúp bạn
5.Bệnh nhân đang dùng thuốc chống đông: Ví dụ: Warfarin (Coumadin)
Biến chứng:
Các chỉ số xét nghiệm: IRN -> nếu dùng warfarin
Không cần xét nghiệm IRN nếu bệnh nhân dùng các thuốc mới nhưng bạn có thể xét nghiệm PTT nếu biết trước sẽ tiến hành phẫu thuật xâm lấn
Quản lý bệnh nhân:
- Hội chẩn à->Phải xét nghiệm INR trong vòng 24 giờ trước khi điều trị (dùng Coumadin làm tăng PT và INR dựa trên PT), hẹn buổi sáng
· Sử dụng các biện pháp cầm máu tại chỗ, các kỹ thuật sang chấn, thao tác mô mềm cẩn thận, gây mê với thuốc co mạch
· Tránh NSAIDs, theo dõi sử dụng kháng sinh lâu dài với Coumadin (tránh dùng amoxicillin, doxycycline, metronidazole) ->Vẫn có thể dùng dự phòng
· Không xét nghiệm đối với NOACs, tuy nhiên không chắc chắn về khả năng chảy máu tiềm ẩn.
· KHÔNG DỪNG THUỐC. Bệnh nhân có nguy cơ cao tàn tật vĩnh viễn hoặc tử vong nếu họ ngừng điều trị
· Thuốc mới: Dabigatran (Paradaxa) Rivaroxaban (Xarelto) Apixaban (Eliquis)
.png)



