ĐÁNH GIÁ TOÀN THÂN TRONG CHẤN THƯƠNG HÀM MẶT
Trong chấn thương, bệnh nhân không chỉ đơn thuần bị chấn thuơng hàm mặt mà còn phối hợp nhiều chấn thương khác như chấn thương sọ não, chấn thương ngực, chấn thương bụng... Do vậy, người bác sĩ răng hàm mặt cần phải nắm một số vấn đề cơ bản về chấn thương chung để tránh sai sót trong việc chẩn đoán và điều trị, nhất là những trường hợp sơ cứu ban đầu. Việc phát hiện sớm những tổn thương toàn thân để từ đó phối hợp các chuyên khoa điều trị đồng bộ và toàn diện cho bệnh nhân là một yêu cầu thực sự cần thiết.
I.ĐÁNH GIÁ CHẤN THƯƠNG SỌ NÃO
Chấn thương sọ não là nguyên nhân gây tử vong hàng đầu trong chấn thương. Bên cạnh đó, chấn thương sọ não dù chỉ là tổn thương nhỏ cũng để lại những di chứng, gây tổn hại cho cuộc sống của bệnh nhân. Để việc phát hiện và điều trị kịp thời những chấn thương sọ não, cần tuân nguyên tắc 3 S:
-Đơn giản (Simple) : Thao tác khám phải đơn giản và dễ dàng thực hiện
-Hệ thống (Systematic): Thủ tục khám phải hệ thống và chính xác, đảm bảo không bỏ sót bất kỳ cơ quan nào.
-Chuẩn hóa (Standardized):Việc khám phải chuẩn hóa để mọi người có thể thống nhất nhau trong việc khám và ghi nhận những dấu hiệu sọ não.
Hiện nay, dù các phương tiện cận lâm sàng ngày càng hỗ trợ hiệu quả cho việc chẩn đoán chấn thương sọ não, nguyên tắc 3S vẫn rất cần thiết trong đánh giá ban đầu.
1.HỒI SỨC CẤP CỨU :
Hồi sức cấp cứu phải thực hiện trước khi tiến hành hỏi bệnh sử và khám sơ bộ chấn thương sọ não. Việc đảm bảo thông khí cho bệnh nhân phải được xem xét trước tiên. Cầnphảixácđịnhcó nên đặtnội khíquản chobệnhnhân hay không?Lưuý những trường hợp chấn thương tầng mặt giữa trầm trọng phải mở khí quản để đảm bảo thông khí, không nên đặt ống nội khí quản. Nếu bệnh nhân vẫn ở tình trạng không ổn định có thể phải sử dụng máy thở để đảm bảo thông khí tối ưu. Bất động cột sống cổ bằng nẹp cổ là việc rất quan trọng cần thực hiện đồng thời trong giai đoạn này vì hầu hết chấn thương sọ não đều kèm theo chấn thương cột sống sổ. Trường hợp không có nẹp cổ có thể sử dụng hai túi cát để bất động cột sống cổ.
2.ĐÁNH GIÁ SƠ BỘ VỀ CHẤN THƯƠNG SỌ NÃO:
Sau giai đoạnhồisứccấpcứucóthểtiến hành hỏibệnhsửvàđánh giá sơbộ tình trạng chấn thương sọ não.
Bệnh sử :
Khi hỏi bệnh sử, nếu bệnh nhân không đủ tỉnh táo để trả lời có thể hỏi người nhà hoặc người chứng kiến tai nạn đi theo. Những vấn đề quan trọng cần xác định khi hỏi bệnh sử bao gồm :
-Bệnh nhân có mất tri giác khi chấn thương hay không? Giai đoạn mất tri giác kéo dài bao lâu?
-Có khoảng tỉnh trước khi mất tri giác hay không?
-Bệnh nhân có tình trạng khủng hoảng tâm lý hay không?
-Bệnh nhân có ngất sau khi chấn thương không? Có hiện tượng co giật nhãn cầu về một hướng đặc biệt nào không?
-Có chấn thương cột sống kèm theo không? Bệnh nhân có than phiền đau dọc cột sống hay không?
Khám và đánh giá sơ bộ :
Đánh giá ban đầu trong chấn thương sọ não nên theo các bước sau (CRANIAL):
-Đánh giá tri giác (C : Consciousness):
Đánh giá xem bệnh nhân tỉnh táo hay mất tri giác.
-Đánh giá hô hấp và các dấu hiệu sinh tồn (R: Respirations and vital signs):
Ghi nhận đầu đủ các dấu hiệu sinh tồn : mạch, nhiệt độ, huyết áp và hơi thở. Khi có rối loạn nhịp thở cần xác định kiểu rối loạn nhịp thở. Trường hợp ghi nhận có dấu hiệu tụt huyết áp, phải xem xét có dấu hiệu rối loạn thần kinh thực vật hay không.
-Đánh giá các tôn thương liên quan (A: Associated trauma) :
Các tổn thương liên quan cần đánh giá bao gồm :
-Da đầu : có vết rách da đầu hay không, trường hợp có rách nên thám sát xem có đường nứt sọ không?
-Vùng quanh tai : Cần khám xem có dấu hiệu Battle không? Dấu hiệu Battle (thâm tím vùng sau tai) xảy ra khi có tổn thương nền sọ đặc biệt là hố sọ giữa. Ngoài ra chảy dịch não tủy qua ống tai ngoài cũng có thể xảy ra khi có vỡ xương chũm hay xương đá.
-Vùng quanhhốcmắt:Dấuhiệuđeokính râm làdấuhiệuđiểnhình trong trường hợp có vỡ sàn sọ trước. Dấu hiệu này cũng gặp trong gãy Lefort III.
-Động mạch cảnh : Chấn thương động mạch cảnh thường không có dấu hiệu rõ ràng. Khi có dấu hiệu liệt nhẹ nửa người nhưng không có dấu hiệu nào chứng tỏ có tổn thương sọ não khu trú nên nghi ngờ tổn thương động mạch cảnh.
Đánh giá tôn thương cột sông cô (N: Neck) :
Tổn thương cột sống cổ có thể là gãy hoặc gãy- trật khớp đốt sống cổ. Tổn thương đốt sống cổ rất thường xảy ra khi chấn thương sọ não do đó, trước khi loại trừ tổn thương cột sống cổ cần phải bất động cổ bằng nẹp.
Đánh giá chức năng nhãn cầu (I: Eyes function):
Đánh giá chức năng nhãn cầu trong chấn thương sọ não bao gồm đánh giá đồng tử, vận động các cơ vận nhãn và phản xạ giác mạc .
Đầu tiên đánh giá xem đồng tử có giãn không, phản xạ ánh sáng dương tính hay âm tính. Khi khám đồng tử cần chú ý các tổn thương khác như tổn thương thần kinh thị, liệt thần kinh III hay tốn thương mống mắt. Thần kinh thị bị tốn thương biếu hiện bởi dấu Marcus Gunn (+) : đồng tử bên mắt tốn thương giãn ra khi chiếu đèn và co lại khi chiếu đèn vào mắt đối diện. Tốn thương mống mắt là do chấn thương trực tiếp vào nhãn cầu và cho dấu hiệu giãn đồng tử tương tự khi liệt thần kinh III.
Vận động nhãn cầu bị ảnh hưởng do các cơ vận nhãn hay thần kinh III, IV, VI tốn thương. Tùy thuộc thần kinh hoặc cơ tốn thương vận động nhãn cầu sẽ bị hạn chế theo hướng lên trên, xuống dưới, liếc ngoài hay liếc trong.
Phản xạ giác mạc có thế kiếm tra bằng cách dùng que gòn quét nhẹ lên nhãn cầu. Phản xạ giác mạc (-) xảy ra khi tốn thương thần kinh VII và thường do tốn thương cầu não.
Đánh giá đường thở (A: Airway) :
Đánh giá đường thở ở đây chính là kiếm tra xem có phản xạ nôn hay không. Dùng cây đè lưỡi chạm vào thành họng đế xem phản xạ nôn (+) hay (-). Phản xạ nôn (- ) khi có tốn thương thần kinh IX và X. Tốn thương thần kinh IX và X thường xảy ra khi tốn thương thân não. Trường hợp bệnh nhân hôn mê, không nên thử phản xạ nôn, vì chất nôn có thế tràn vào đường thở.
Đánh giá chức năng vận động ( L: Limbs):
Khi đánh giá chức năng vận động chi phải kiếm tra cả các phản xạ, trương lực cơ. Khi khám chức năng vận động chi, cần lưu ý một số dấu hiệu sau:
Tăng trương lực cơ xảy ra khi chèn ép cuống cầu não đối bên.
Giảm trương lực cơ khi nhồi máu thân não hay cắt ngang tủy.
Liệt chi một bên có thế do tốn thương bán cầu não, tốn thương tủy cố hoặc tốn thương động mạch cảnh đối bên.
Tăng phản xạ xảy ra khi có tốn thương chèn ép cuống cầu não hoặc bao trong. Dấu tăng phản xạ luôn kèm theo dấu Babinski (+).
Mất phảnxạ xảyra khi sốctủydo tốn thươngtủyhaycắtngangtủy.Sau vài
tuần dấu hiệu này có thế phục hồi.
3.ĐÁNH GIÁ MỨC ĐỘ TRẦM TRỌNG CỦA CHẤN THƯƠNG SỌ NÃO:
Đánh giá mức độ trầm trọng của chấn thương sọ não có thế dựa trên đánh giá tốn thương các cấu trúc giải phẫu hoặc đánh giá chức năng.
Đánh giá theo cấu trúc giải phẫu
Plum và Posner đề nghị sử dụng các dấu hiệu hô hấp, đồng tử, vận động nhãn cầu và vận động chi đế đánh giá tốn thương các cấu trúc giải phẫu.
Các dấuhiệuhôhấpcóthếlànhịpthởkiếuCheyne-Stockes,thở nhanh,thở
cách hồi hoặc thở không đều. Nhịp thở Cheyne-Stockes biếu hiện bởi những giai đoạn thở nhanh xen kẽ những cơn ngưng thở. Thở cách hồi (apneustic breathing) biếu hiện bởi nhịp thở không đều xen kẽ những cơn ngưng thở dài.
Đồng tử có thể giãn hoặc co, vận động hoặc cố định khi xoay đầu cưỡng bức. Trường hợp thân não bình thường, đồng tử sẽ cố định một hướng khi xoay đầu cưỡng bức.
Vận động nhãn cầu được đánh giá theo thử nghiệm nhiệt lạnh tiền đình ốc tai (oculovestibular cold caloric test). Thử nghiệm (+) khi bơm nước lạnh vào một bên tai, hai mắt sẽ vận động về cùng hướng nếu não giữa bình thường.
Vận động chi được đánh giá ở các mức độ vận động kiểu mất vỏ, vận động kiểu mất tiểu não hoặc yếu- liệt. Vận động kiểu mất vỏ xảy ra do xung thần kinh đến nhân đỏ ở não giữa bị phá hủy dẫn đến tình trạng gấp các chi. Vận động kiểu mất não phản ánh tình trạng không có xung từ vỏ não, dẫn đến tình trạng duỗi các chi.
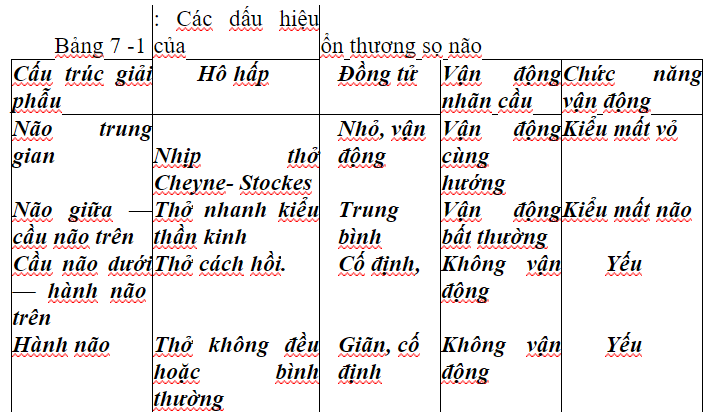
Mức độ tổn thương các cấu trúc giải phẫu có thể là tổn thương não trung gian, não giữa, cầu não và hành não. Mức độ tổn thương và các dấu hiệu tương ứng trình bày trong bảng 7 - 1:
Đánh giá theo chức năng
Mức độ trầm trọng đánh giá theo thang diểm Glasgow. Thanh điểm này dựa trên các thôngsốmứcđộmởmắt,đápứngvậnđộngvàđápứngngônngữ.Thang
điểm Glasgow có thể tóm tắt theo bảng 7 - 2 :
Bảng 7 -2 : Các dấu hiệu của tổn thương sọ não theo thang điểm Glasgow
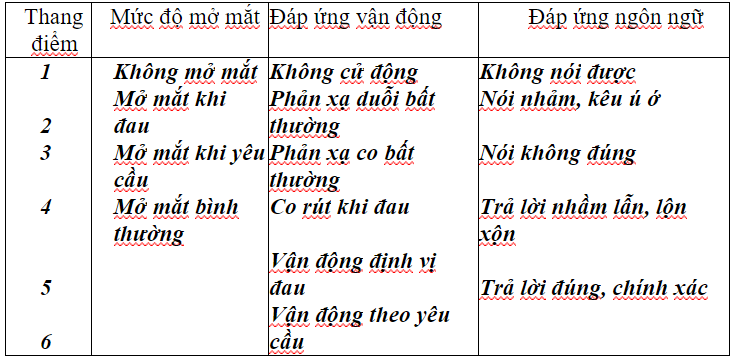
Theo thang điểm Glasgow, tổng số điểm từ 3 - 15 điểm, trong đó mức độ trầm trọng : 3 - 8 điểm, mức độ trung bình: 9 - 12 điểm, mức độ nhẹ: 13 - 15 điểm.
II. ĐÁNH GIÁ CHẤN THƯƠNG NGỰC KÍN
Chấn thương ngực kín chiếm tỉ lệ tử vong thứ hai sau chấn thương sọ não. Tổn thương phổ biến nhất trong chấn thương ngực kín là gãy xương sườn chiếm 90%. Các tổn thương kèm theo nhiều nhất là dập phổi, sau đó là tràn khí màng phổi và tràn máu màng phổi. Chấn thương tim và các mạch máu lớn xảy ra trong chấn thương ngực kín
khoảng 8% số trườnghợp.Việchiểu rõ và pháthiện sớmchấnthươngngựckínsẽ giúp giảm thiểu tỉ lệ tử vong đáng kể.
Cần lưu ý rằng trong chấn thương ngực kín, nhiều trường hợp chấn thương nội tạng trầm trọng nhưng không hề có gãy xương sườn hay tổn thương bên ngoài kèm theo. Ở người lớn tuổi, do hệ thống xương giòn dễ gãy và khi xương gãy, lực sẽ được hấp thu mà không truyền qua các tạng bên trong. Ngược lại, ở người trẻ, xương dẽo dai hơn, do đó lực không làm gãy xương mà lại truyền vào các cơ quan bên trong. Do vậy, không có gãy xương sườn không phải là yếu tố để loại trừ tổn thương các cơ quan bên trong lồng ngực.
Tại phòng cấp cứu, sau giai đoạn hồi sức cấp cứu, chúng ta cần phải hỏi bệnh sử cẩn thận và khám toàn thân một cách có hệ thống chứ không phải chỉ khu trú chấn thương vùng hàm mặt.
Hỏi bệnh sử cẩn thận là điều hết sức cần thiết trong việc đánh giá chấn thương ngực kín. Những dữ kiện như nguyên nhân chấn thương, cách tác động lực, vị trí chấn thương cũng như các triệu chứng cơ năng giúp chúng ta hướng đến các loại tổn thương cũng như mức độ tổn thương.
Những vấn đề quan trọng trong chấn thương ngực kín cần lưu ý bao gồm:
- Triệu chứng đau ngực và liên quan đến nhịp thở.
- Mức độ di động của lồng ngực khi thở.
- Tình trạng thông khí của bệnh nhân.
- Các dấu hiệu sinh tồn.
- Biểu hiện trên X quang
1.TRIỆU CHỨNG ĐAU NGỰC VÀ LIÊN QUAN ĐÉN NHỊP THỞ.
Hầu hết các chấn thương ngực kín đều có triệu chứng đau ngực. Trường hợp gãy xương sườn hoặc xương ức, tại vị trí gãy xương có dấu hiệu đau chói. Trong bệnh sử bệnh nhân có thể mô tả đau ngục khi ho, khi thở sâu hoặc khi di chuyển. Do đau tăng lên khi thở mạnh nên bệnh nhân thường thở nông và nhanh. Vì vậy, khi bệnh nhân mô tả có dấu hiệu đau ngực và có liên quan đến nhịp thở, chúng ta cần phải khám lâm sàng kỹ và chụp phim kiểm tra. Trên lâm sàng có thể phát hiện dấu hiệu đau chói hoặc dấu hiệu lạo xạo của xương gãy. Trên phim chúng ta xem có hình ảnh gãy xương sườn hay không. Ngoài ra, trên phim còn có thể chẩn đoán tình trạng tràn khí màng phổi hoặc tràn máu màng phổi kèm theo.
2.MỨC ĐỘ DI ĐỘNG CỦA LỒNG NGỰC KHI THỞ.
Mức độ diđộngcủalồngngựcgiảmhẳn khi cótổnthươnggãyxươngsườn
hoặc những tình trạng dập phổi, tràn khí hay tràn máu màng phổi. Trường hợp tràn khí hay tràn máu màng phổi, mức độ di động của lồng ngực bên chấn thương giảm rõ nhất. Đây là triệu chứng quan trọng và hiện diện trong hầu hết những trường hợp chấn thương ngực kín.
3.TÌNH TRẠNG THÔNG KHÍ CỦA BỆNH NHÂN.
Tình trạng thông khí trong chấn thương ngực kín giảm khi có các tổn thương dập phổi, tràn khí và tràn máu màng phổi. Khí máu động mạch là xét nghiệm cận lâm sàng đánh giá mức độ giảm thông khí giá trị nhất. Trong chấn thương ngực kín, nếu không thực hiện xét nghiệm khí máu động mạch có thể không phát hiện được tình trạng dập phổi. Khi tình trạng dập phổibị bỏ sót, nó có thể đưa đến suy hô hấp và tử vong. Đây là một trong những nguyên nhân gây tử vong hàng đầu trong chấn thương ngực kín. Do đó đo khí máu máu động mạch là một xét nghiệm bắt buộc khi có chấn thương ngực kín.
4.CÁC DẤU HIỆU SINH TỒN.
Trong các dấu hiệu sinh tồn, nhịp thở nhanh nông là dấu hiệu phổ biến nhất, nó xảy ra trong hầu hết những trường hợp chấn thương ngực kín. Những dấu hiệu sinh tồn khác như huyết áp, nhịp tim chỉ thay đổi trong một số trường hợp đặc biệt như tràn máu màng phổi hay vỡ động mạch chủ. Huyết áp tụt xảy ra trong trường hợp tràn máu màng phổi mức độ nặng hoặc tổn thương vỡ các mạch máu lớn. Trường hợp tràn máu màng phổi với lượng máu mất trên 1000ml, ngoài dấu hiệu huyết áp tụt còn có các dấu hiệu khác như nhịp nhanh tim, khó thở, nặng ngực. Trường hợp vỡ động mạch chủ ngực, huyết áp chi trên cao trong khi huyết áp chi dưới lại tụt, đồng thời nhịp tim mờ, khó bắt.
5.BIỂU HIỆN TRÊN X QUANG
Trên phim x quang có thể thấy được hình ảnh của các tình trạng :
-Gãy xương sườn
-Gãy xương ức
-Tràn khí màng phổi
-Tràn máu màng phổi
Vỡ động mạch chủ ngực tuy không thể chẩn đoán xác định trên phim, tuy nhiên có nhiều dấu hiệu giúp nghi ngờ có tình trạng vỡ động mạch như :
-Trung thất trên mở rộng (>8cm).
-Mất đường viền cung động mạch chủ.
-Gãy xương ức và/hoặc xương bả vai.
-Gãy xương sườn I và/hoặc II.
-Máu tụ đỉnh màng phổi trái.
-Tràn máu màng phổi trái.
-Phế quản trái lõm.
-Khí quản lệch về phía đối diện với khối máu tụ trung thất.
-Thực quản di lệch.
-Mất cửa sổ động mạch chủ _ phổi trên phim nghiêng.
-Khí quản lệch ra trước trên phim nghiêng.
-Gãy trật khớp các đốt sống ngực trên phim nghiêng.
III.ĐÁNH GIÁ CHẤN THƯƠNG BỤNG KÍN
Người tathườngnghĩrằngchấnthươngbụngkín vàchấn thươnghàm mặt thường ít liên quan với nhau. Tuy nhiên, trên thực tế nhiều trường hợp chấn thương hàm mặt có kèm theo chấn thương bụng kín. Do đó, một số kiến thức về triệu chứng lâm sàng và phương pháp chẩn đoán là cần thiết trong việc phối hợp điều trị những trường hợp đa chấn thương. Chẩn đoán các tổn thương do chấn thương bụng kín cần tiến hành trong vòng 48 - 72 giờ đầu chấn thương nhằm phát hiện nhanh chóng và kịp thời các tổn thương có nguy cơ đe dọa tính mạng.
Chấn thương bụng kín có thể chia làm hai nhóm : chấn thương các tạng đặc và chấn thương các tạngrỗng. Cáctạngđặcbaogồm: gan, lách,tụyvà thận.Cáctạng rỗng gồm có dạ dày, ruột non, ruột già và bàng quang.
1.CHẤN THƯƠNG TẠNG ĐẶC
Các tạng đặc lớn trong ổ bụng (gan, lách và thận) có cấu trúc chung gồm vỏ bao xơ bên ngoài và nhu mô bên trong chứa mạch máu. Lực gây tổn thương các tạng có thể làm rách vỏ bao hoặc vỡ phần nhu mô bên trong hoặc cả hai. Đe dọa tức thì của vỡ các tạng đặc là hiện tượng xuất huyết vào các khoang hoặc mô lân cận, gây tụt huyết áp và có thể gây sốc do mất máu trong vòng vài phút đến vài giờ sau chấn thương. Hiện tượng xuất huyết thường do vỡ gan hay vỡ lách nhiều hơn do vỡ thận. Những rối loạn chức năng của nhu mô xảy ra sau đó do thiếu máu hơn là do tổn thương trực tiếp và thường không đe dọa tính mạng nếu kiểm soát được tình trạng chảy máu ban đầu và tình trạng tụt huyết áp kéo dài.
Tụy tạng là một tạng đặc nhưng bên ngoài tụy tạng không có vỏ bao xơ như các tạng nêu trên. Nguy cơ do chấn thương tụy chủ yếu do các enzym phóng thích hơn là hiện tượng xuất huyết. Trường hợp vỡ đầu tụy kèm theo vỡ tá tràng thường rất nguy hiểm vì tình trạng phối hợp phóng thích các enzym tụy cùng với xuất huyết và chảy tràn dịch từ ruột có khả năng gây sốc, viêm phúc mạc, áp xe hay dò.
2.CHẤN THƯƠNG TẠNG RỖNG
Các tạng rỗng thường ít tổn thương hơn so với các tạng đặc trong chấn thương bụng kín. Tá tràng, hổng tràng và hồi tràng thường bị vỡ nhất. vỡ dạ dày rất hiếm xảy ra. Chất chứabên trong ruộtnon haynướctiểutừbàng quangvỡthườnggây viêm phúc mạc.Vịtrí vỡ củaruộtcànggầnphía ruột già,khả nănggây viêm phúcmạc càng lớn.
3.NGUYÊN TẮC CHUNG TRONG CHẨN ĐOÁN CHẤN THƯƠNG BỤNG KÍN
Trước một trường hợp nghi ngờ chấn thương bụng kín, cần tiến hành các bước sau :
Hỏi bệnh sử :
Hỏi bệnhsử cẩn thậnluôn là yêucầucần thiếttrongmọitrườnghợp. Bấtkỳ trường hợp nào bệnh nhân mô tả có lực đập vào vùng bụng hay ngực và đau bụng sau chấn thương nên được khám bụng cẩn thận cũng như tiến hành các thăm dò cận lâm sàng.
Khám lâm sàng :
Những bệnh nhân có chấn thương bụng kín thường luôn có dấu hiệu nằm không thoải mái ở những tư thế bình thường cũng như nhịp thở không đều.
Trước khi tiến hành sờ bụng nên gõ và nghe ở vùng hạ sườn và hố chậu hai bên. Dấu hiệu gõ đục hố chậu có thể do tụ dịch hoặc máu trong ổ bụng. Dấu hiệu gõ trong vùng hạ sườn có thể do vỡ tạng rỗng.
Sau khi gõ,tiếnhành sờbụngxembụngmềmhaycứng, cóphảnứngthành bụng hay không?Trườnghợpbụngcứnghayphảnứngthànhbụng (+)hầunhư có chấn thương bụng kín.
Đặt sonde tiêu :
Đặt sonde tiểu nên luôn luôn thực hiện không chỉ vì mục đích theo dõi lượng nước xuất tronghồisứccấpcứuban đầumà cònnhằmđánh giá chấnthươngthận,
bàng quang,tiềnliệttuyếnhay niệuđạo.Trườnghợpnước tiểucó máuchứng tỏ có
tổn thương hệ niệu. Nhờ ống thông tiểu, có thể chụp cản quang bàng quang ngược dòng xem tổn thương ở niệu đạo hay bàng quang.
Rửa phúc mạc
Rửa phúcmạc đượcchỉđịnhtrong hầu hếtcáctrườnghợpcóbệnhsử chấn thương vùng bụng. Rửa phúc mạc cũng được chỉ định trong trường hợp đa chấn thương có chấn thương sọ não, không thể đánh giá chấn thương bụng. Mục đích của rửa phúc mạclà nhằm lấydịchtừ vùng hốchậuđể phân tíchđồngthờirửakhoang phúc mạc. Rửa phúc mạc là một thủ thuật, do đó phải được chuẩn bị cẩn thận. Vùng chậu phải được sát trùng kỹ, kim chọc dò và catheter phải dùng loại đã tiệt khuẩn. Trước khi thực hiện thủ thuật phải báo bệnh nhân biết trước về mục đích của thủ thuật và sự hợp tác của bệnh nhân là rất cần thiết để thủ thuật đảm bảo an toàn. Trước khi tiến hành thủ thuật phải đặt thông tiểu để tránh tai biến thủng bàng quang do làm thủ thuật.
Có ba kỹ thuật rửa phúc mạc : kỹ thuật kín, kỹ thuật bán hở và kỹ thuật hở. Trong đó, kỹ thuật kín là đơn giản nhất và nhanh nhất, tuy nhiên tai biến lại nhiều nhất. Ngược lại, kỹ thuật hở tuy khó thực hiện và mất thời gian hơn nhưng là kỹ thuật an toànnhất.Trong kỹthuật hở,ngườita rạch mộtđườngdọctheo đườngdọcgiữa
khoảng 2-3 cm, sau đó đặt trực tiếp catheter vào khoang phúc mạc. Dịch từ khoang phúc mạcđượcrút ra và khoang phúcmạcđượcrửabằngnướcmuốisinh lý hay lactate ringer’s và lượngnướcsửdụngdụngđể rửaphảikhoảng1 lít. Sau khi thực hiện thủ thuật phải khâu đóng vết mổ.
Thăm dò cận lâm sàng
Thăm dò cận lâm sàng nhằm xác định vị trí tạng tổn thương. Những thăm dò cận lâm sàng bao gồm :
-Hematocrite : Nhằm đánh giá mức độ mất máu do vỡ các tạng đặc như gan, lách. Trên cơ sở hematocrite có thể đánh giá mức độ trầm trọng của chấn thương, nguy cơ vào sốc và đề ra biện pháp điều trị thích hợp.
-Địnhlượngamylase : Cho phépđánh giátổnthươngtụytạng.Nồngđộ amylase trong máu tăng cao chứng tỏ có tổn thương tụy.
-Tổng phân tích nước tiểu : Cho phép đánh giá chấn thương hệ niệu. Sự hiện diện của hồng cầu trong nước tiểu chứng tỏ có tổn thương hệ niệu. Trường hợp này, nên thực hiện các phương pháp cận lâm sàng bổ sung để khảo sát chấn thương thận hoặc bàng quang như : chụp cản quang thận đường tĩnh mạch (intravenous pyelogram: IVP) hoặc chụp cản quang niệu đạo ngược dòng (retrograde urethrogram) hoặc chụp bàng quang (cystogram).
-Phân tích dịch ổ bụng : Phân tích dịch ổ bụng giúp đánh giá tổn thương là của tạng rỗng hay tạng đặc. Trường hợp dịch có nhiều tế bào hồng cầu thường do chấn thương tạng đặc. Ngược lại, sự hiện diện của các thành dịch tiêu hoá chứng tỏ có vỡ tá tràng, hoặc ruột non...
-Chụp cắt lớp điện toán hay cộng hưởng từ : Đây là phương pháp hiệu quả và an toàn nhất trong việc chẩn đoán các tổn thương trong chấn thương bụng kín. Ngày nay, phương pháp này có thể thay thế cho phương pháp rửa phúc mạc trong việc chẩn đoán chấn thương các tạng cơ quan trong chấn thương bụng kín.
IV.ĐÁNH GIÁ CHẤN THƯƠNG CHI
Trong những trường hợp đa thương có chấn thương hàm mặt, chấn thương chi chiếm tỉ lệ rất cao, chỉ sau chấn thương sọ não. Trong đánh giá chấn thương chi, việc lượng giá và xử trí ban đầu rất quan trọng. Việc chẩn đoán và xử trí ban đầu đúng đắn sẽ giúp hạn chế tối đa những nguy cơ gây tổn hại hay nặng hơn là khả năng tử vong cho bệnh nhân.
Về phương diện chấn thương hàm mặt, chấn thương chi có thể làm 3 nhóm :
-Chấn thương trầm trọng có thể nguy hiểm tính mạng
-Chấn thương phức tạp cần can thiệp cấp cứu
-Chấn thương thông thường
Những trường hợp chấn thương trầm trọng khả năng gây nguy hiểm là những trường hợp gãy xương gây mất máu nhiều, có khả năng dẫn đến sốc. Điển hình là gãy xương chậu hoặc gãy xương đùi. Lượng giá tình trạng mất máu của bệnh nhân nhằm xử trí kịp thời là yếu tố quan trọng góp phần điều trị thành công.
Trong xử trí ban đầu chấn thương chi, sai lầm của thầy thuốc trong di chuyển bệnh nhân cũng có thể đưa đến những hậu quả vô cùng tai hại nếu không chẩn đoán được tình trạng chấn thương chi, ngay cả trong những trường hợp thông thường.
1.NGUYÊN TẮC CHUNG TRONG XỬ TRÍ CHẤN THƯƠNG CHI :
Nguyên tắc chung trong việc đánh giá và xử trí chấn thương chi bao gồm :
-Xác định vị trí và mức độ trầm trọng tổn thương
-Xử trí hợp lý
Để xác định vị trí và mức độ trầm trọng của chấn thương chi cần tuân thủ các nguyên tắc sau :
Hỏi bệnh sử:
Trước một bệnh nhân chấn thương hàm mặt, chúng ta không chỉ quan tâm đến phần hàm mặt mà cần phải hỏi tất cả những vấn đề mà bệnh nhân hiện có. Nếu bệnh nhân còn tỉnh táo, cần hỏi kỹ nguyên nhân tai nạn, tư thế té và những vị trí đau của bệnh nhân.Đâylànhữngthông tinhữuích giúp ngườithầythuốcsơbộđánh giá những tổn thương có thể xảy ra.
Đánh giá các dấu hiệu sinh tồn :
Sau khi hỏi bệnh sử, cần đánh giá các dấu hiệu sinh tồn. Dấu hiệu sinh tồn, nhất là mạch và huyết áp có thể giúp người thầy thuốc phát hiện tình trạng mất máu tiềm ẩn. Mạch nhanh, huyết áp giảm là dấu hiệu quan trọng gợi ý cho chúng ta về khả năng mất máu có thể xảy ra.
Khám lâm sàng:
-Khi khám lâm sàng cần lưu ý các dấu hiệu sau :
-Khả năng di chuyển hay vận động của bệnh nhân.
-Những dấu hiệu biến dạng chi.
-Những dấu hiệu sưng nề và đau chói kèm theo.
Khi cótổn thươngchidướihoặcxươngchậu,bệnh nhân tấtyếusẽkhông di chuyển được.Hoặckhichấnthươngchi trên,vậnđộngchi trênsẽhạnchế.Trong trường hợp này, nên xem xét có sưng nề, biến dạng chi hay không. Nếu có biến dạng chi, chắcchắncó tìnhtrạng gãyxương. Còntrườnghợpkhông biếndạngchi, nên khám cẩn thận để xác định có dấu hiệu đau chói vùng xương nghi ngờ gãy xương, vì đây là dấu hiệu tương đối có giá trị trong chẩn đoán gãy xương trên lâm sàng.
Ngoài ra, trong trường hợp nghi ngờ gãy khung chậu, nên thăm khám trực tràng để đánh giá tình trạng xuất huyết sau phúc mạc.
Chụp phim đánh giá thương tôn gãy xương :
Khi nghi ngờ tình trạng gãy xương, nên chụp phim X quang để xác định chẩn đoán và phối hợp chuyên khoa chấn thương chỉnh hình để điều trị cho bệnh nhân.
2.XỬ TRÍ BAN ĐẦU CHẤN THƯƠNG CHI
Xử trí ban đầu trong chấn thương chi nhằm các mục đích :
-Ngăn chặn tình trạng chảy máu
-Bất động tạm thời xương gãy khi di chuyển bệnh nhân Ngăn chặn chảy máu
Chặn đứng chảy máu có thể thực hiện bằng các biện pháp đè ép tại chỗ hoặc băng ép. Garot động mạch chỉ thực hiện khi tất các các biện pháp khác không hiệu quả. Khi garot động mạch phải ghi thời gian bắt đầu garot và sau mỗi 30 phút phải tháo garot nhằm tránh tình trạng hoại tử chi do thiếu máu.
Bất động tạm thời xương gãy
Xương gãy phải được bất động trước khi di chuyển bệnh nhân. Hiện nay có nhiều loại nẹp chế sẵn rất thuận tiện cho việc bất động chi gãy bằng gỗ hay nhựa cứng và mỗi vị trí gãy đều có loại nẹp thích hợp.
.png)



