Lưu ý để bảo vệ sự lành mạnh của mô nha chu trong điều trị nội nha, nha khoa phục hồi, phương pháp thăm dò khe nướu
1.ĐIỀU TRỊ NỘI NHA VÀ MÔ NHA CHU VÙNG CHÓP
Các thao tác điều trị nội nha (lấy tủy, mở rộng ống tủy bằng dụng cụ, trám bít
ống tủy) thường gây chấn thương cho mô nha chu ở vùng chóp.
- Việc lấy tủy răng sống có thể gây chảy máu và viêm cấp ở dây chằng nha
chu vùng chóp và khoảng tủy xương kế cận, làm phá hủy một phần dây
chằng nha chu và tiêu xương ổ; sau vài tháng mô nha chu sẽ lành mà không
mất cấu trúc hay chức năng (Seltzer, S., 1971).
- Các thao tác trong trám bít ống tủy có thể gây tổn thương bệnh lý vĩnh viễn
cho mô nha chu ở chóp nếu dụng cụ qua lỗ chóp, gây chấn thương cho dây
chằng và mở đường cho vi khuẩn. Loại chấn thương này thường dẫn tới
viêm quanh chóp mạn, tạo thành u hạt quanh chóp và có thể phát triển thành
nang quanh chóp.
- Nếu thực hiện lấy tủy chân hay tủy buồng trên một răng chưa trưởng thành
có chân răng chưa tạo thành hoàn toàn, và buồng tủy được trám bằng
hydroxide calcium, thì vi khuẩn bị giết chết và giảm được viêm quanh chóp.
Việc này cũng khởi phát tạo thành một hàng rào mô cứng bằng xê măng có
tế bào hay ngà răng, có thể bít lỗ chóp. Kỹ thuật này được gọi là kỹ thuật
đóng chóp răng
2.VẤN ĐỀ THĂM DÒ ĐỘ SÂU CỦA KHE NƯỚU VÀ TÚI NƯỚU
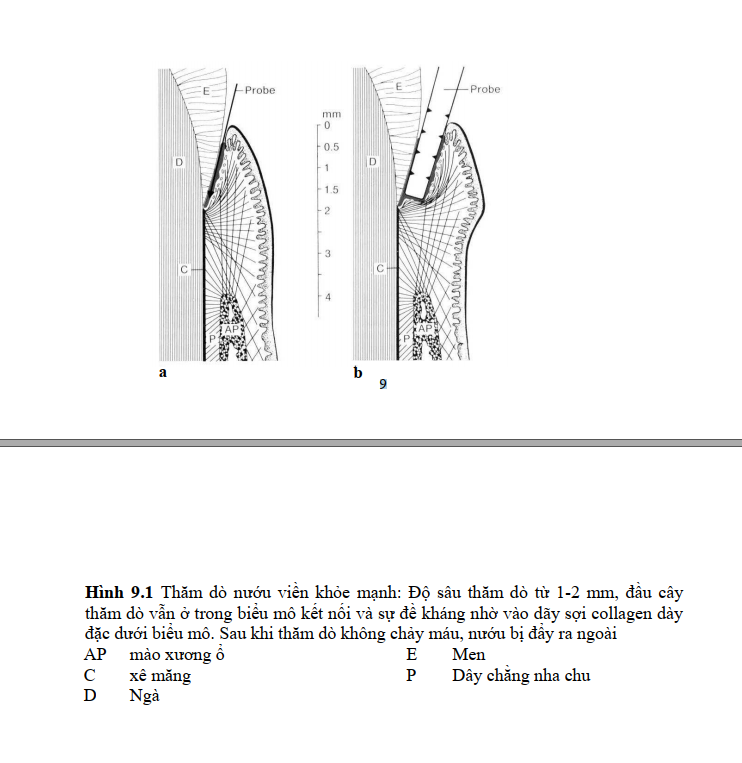
Một khe nướu thật sự không thấy được trong khám lâm sàng thông thường.
Độ sâu và hình dạng của nó không thể đo chính xác bằng cây thăm dò nha chu.
Khoảng cách mà một cây thăm dò có thể đưa vào giữa nướu lành mạnh và bề mặt
răng không phải là độ sâu thật sự của khe nướu. Đáy khe nướu và biểu mô kết nối
bình thường không có sự đề kháng cao với việc thăm dò. Cây thăm dò có thể đưa
vào biểu mô kết nối với những độ sâu khác nhau, làm rách biểu mô kết nối và tách
nướu viền ra khỏi răng mà không gây chảy máu. Do biểu mô này có tốc độ tái tạo
cao nên chỗ rách sẽ lành trong 5-7 ngày (h. 9.1). Màng đáy bên trong và 1-2 lớp tế
bào sát màng đáy vẫn bám vào bề mặt răng. Cây thăm dò sẽ gặp sự cản ở nơi mà
biểu mô kết nối trở nên rất mỏng và kế cận với các sợi collagen dày đặc, hay ở nơi
mà đầu cây thăm dò chạm vào bờ phía chóp của biểu mô kết nối và bị chận lại bởi
các sợi đi vào xê măng ở vùng cổ răng (h. 9.1).
Khoảng cách mà cây thăm dò có thể đi vào mô mà không dùng lực mạnh tùy
thuộc vào các yếu tố sau (Listgarten, M.A., 1972,1980):
- Hình dạng và đường kính của cây thăm dò,
- Mức độ viêm mãn tính ở mô liên kết lân cận biểu mô kết nối,
- Mật độ của các bó sợi dưới biểu mô,
- Độ dày của biểu mô kết nối,
- Vị trí tương đối của bờ phía chóp của biểu mô kết nối (về phía thân
răng hay ngang mức với đường nối men xê măng),
- Độ cong của bề mặt răng ở vùng cổ răng.
Lực nhẹ trong thăm dò tương đương với áp suất khoảng 2x106 dyn/cm2 ở đầu
cây thăm dò. Lực dùng trên lâm sàng để thăm dò nhẹ nhàng thay đổi từ 0,2-
0,4N (1 Newton= khoảng 100 gram khối lượng hay 3,52 oz). Trong thực
nghiệm lực thăm dò trên lâm sàng thuờng được chuẩn hóa ở 0,25-0,5N. Do đó
khoảng cách trung bình mà một đầu thăm dò dày 0,4-0,5mm có thể đưa vào
giữa nướu lành mạnh và bề mặt răng bằng với khoảng cách giữa bờ nướu và
đường nối men xê măng (1,5-2mm) mặc dù điều này không phải bao giờ cũng
đúng cho mọi lần đo.
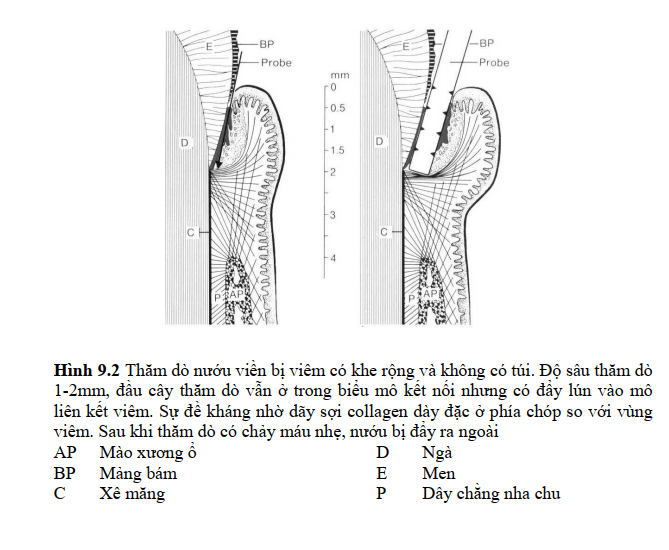
Khi thăm dò nướu viền lành mạnh xung quanh một răng đã mọc hoàn toàn và
có tiếp xúc cắn khớp, đầu của cây thăm dò không phải lúc nào cũng chạm đến đầu
phía chóp của biểu mô kết nối. Nếu có viêm nướu thì cây thăm dò sẽ đi qua biểu
mô kết nối hay biểu mô của túi bất kể có túi nướu hay không (h. 9.2; h. 9.3), và đi
vào trong mô liên kết viêm, mô này mềm và cây thăm dò dễ đi vào do thành phần
collagen thấp. Cây thăm dò sẽ bị chặn lại bởi các bó sợi collagen dày. Trong
trường hợp này, khoảng cách đo được từ bờ nướu có thể bằng với khi nướu lành
mạnh, hoặc lớn hơn 1-2mm. Nếu có túi nướu và nếu vùng mô liên kết viêm khá
rộng thì sẽ chảy máu nhiều hơn là một rãnh có vùng viêm nhỏ vì thăm dò làm
chạm đến nhiều mạch máu hơn (h. 9.2; h. 9.3). Do đó, thăm dò không cho những
thông tin trực tiếp về vùng thăm dò là một khe nướu hay một túi nướu nhỏ.
Thường, một túi nhỏ hay bị đánh giá quá mức.
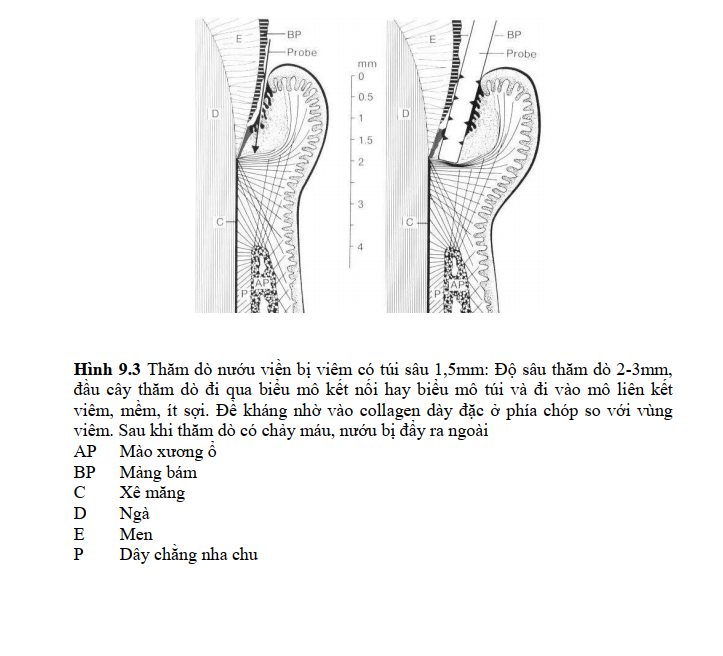
Khi thăm dò một túi nha chu sâu (h.9. 4), cây thăm dò đi qua biểu mô túi vào
mô liên kết viêm và sẽ tiếp tục đi về phía chóp cho đến khi chạm phải đỉnh xương
ổ hay đáy ổ xương bị tiêu, về phía chóp so với biểu mô kết nối và đáy túi. Sau đó
có chảy máu nhiều. Độ sâu túi càng tăng thì càng ít bị xu hướng đánh giá quá mức
độ sâu thật.
Luôn nhớ phải phân biệt giữa độ sâu thăm dò và độ sâu thật sự của khe hay
túi vì ở đáy túi thật sự có mô liên kết mềm, viêm, dễ bị chọc thủng với lực nhỏ. Do
đó, nếu sau khi điều trị tại chỗ một túi nha chu, tình trạng viêm giảm hay hết hoàn
toàn và có tạo collagen mới, làm cho mô đề kháng hơn với sự thăm dò, thì độ sâu
khi thăm dò sẽ giảm đi. Tuy nhiên không nên cho rằng kết quả này là dấu hiệu của
“tái bám dính” hay “tái tạo mô nha chu”.
Những thuật ngữ gây nhầm lẫn “rãnh (khe) nướu lâm sàng” và “độ sâu túi”
đã được sử dụng, và vẫn còn được sử dụng ở một mức độ nào đó, để mô tả
khoảng cách mà một cây thăm dò có thể đi vào nướu viền bình thường và
vào mô nha chu viêm sâu hơn. Tuy nhiên, không có minh chứng về mô học
cho những thuật ngữ này. Do đó, người ta nên luôn luôn nói về “độ sâu
thăm dò” và giải thích mỗi số đo trong khuôn khổ bệnh lý thấy được trên
lâm sàng và X quang. Điều quan trọng là phải biết rằng xung quanh những
răng đang mọc thay thế có thể đo được độ sâu thăm dò từ 4 đến 13 mm,
điều này là sinh lý hơn là bệnh lý. Độ sâu này sẽ giảm khi răng mọc nhờ sự
bám dính của sợi collagen ở đường nối men xê măng sau này đang di
chuyển liên tục từ phía chóp về phía nhai.
Là một công cụ chẩn đoán, độ sâu thăm dò chỉ cho thấy mức độ đi về phía
chóp xuyên qua mô của cây thăm dò, mà không khẳng định sự hiện diện, độ sâu
hay hình dạng của một túi. Những yếu tố sau này phụ thuộc chủ yếu vào hình dạng
và kích thước của vách xương giữa răng hay khoảng cách giữa các chân răng của
các răng kế cận nhau. Thậm chí việc thăm dò có thể đưa đến những hậu quả xa
hơn những chấn thương tại chỗ. Ví dụ, cây thăm dò được rút ra từ một túi nha chu
sâu đã bị nhiễm nhiều vi khuẩn (cầu khuẩn, xoắn khuẩn…), những vi khuẩn này có
thể được truyền đến một túi kế cận ít sâu hơn, đến những túi nông, hay thậm chí
đến những khe nướu lành mạnh khi thăm dò với cùng một dụng cụ. Tương tự,
người ta thấy khi thăm dò rãnh mặt nhai của các răng bằng cùng một thám trâm,
Streptococcus mutans có thể được truyền từ một răng này sang răng khác.
3. TÁC DỤNG PHỤ CỦA MỘT SỐ ĐIỀU TRỊ TRÊN MẶT RĂNG, DÂY
CHẰNG NHA CHU VÀ XƯƠNG Ổ
Trong điều trị nha chu và điều trị tiền phục hình, người ta đã sử dụng một số
phương pháp “mới” có những tác dụng phụ, một số tác dụng phụ thuộc loại rất
không mong muốn và một số là “không thể chấp nhận được”. Trong những
phương pháp này có việc lấy mảng bám ra khỏi răng bằng dụng cụ thổi hơi nén,
gây tê trong dây chằng và giữ lại những chân răng sống hay chết dưới niêm mạc để
ổn định xương ổ
3.1. “Đánh bóng bằng hơi” có nghĩa là làm sạch những bề mặt răng bị vết
dính bằng luồng bột mịn, thực hiện bằng cách đẩy bột sodium bicarbonate vào
răng từ một khoảng cách gần (3-5mm) bằng áp lực hơi và nước. Nguyên tắc của
phương pháp này là một “máy phun cát ướt”. Anh hưởng trên mô cứng của răng
thay đổi tùy theo mật độ và độ cứng của chúng:
- Bề mặt men nguyên vẹn ít khi bị thay đổi, ngay cả khi tiếp xúc lâu dài. Tuy
nhiên ở những nơi có rãnh, vết nứt, và những vùng bị mài mòn hay ăn mòn,
lăng trụ men tiếp xúc dễ bị ăn mòn và gồ ghề (cần chú ý là bề mặt men toàn vẹn
không thường hiện diện trên lâm sàng!).
- Bề mặt xê măng bị mài mòn rất nhanh: Trong 30 giây, xê măng có thể bị
lấy đi đến 0,2mm, hậu quả là lộ ngà và ngà cũng rất dễ bị mài mòn.
- Mô mềm như nướu bị ăn mòn hay thủng chỉ trong vài giây.
Do đó thổi bột đánh bóng vào bề mặt chân răng bị lộ luôn luôn là chống chỉ
định. Những thay đổi gây ra do làm sạch răng bằng dụng cụ siêu âm thì ít
nghiêm trọng hơn.
3.2. Gây tê trong dây chằng cần áp lực bơm tiêm rất cao nhờ vào một kim nhỏ và
một ống chích áp lực đặc biệt. Mặc dù chỉ có thể tiêm một lượng nhỏ dịch (0,2-
0,4mm) vào dây chằng nha chu, nhưng dịch không phân bố đều trên toàn bộ
khoảng dây chằng nha chu mà đi trực tiếp vào khoảng tủy xương kế cận vùng
tiêm qua phiến lỗ sàng. Thuốc tê không đến được vùng chóp, nơi có hầu hết các
thụ cảm về đau và áp lực, trừ khi nó được phân phối qua các mạch máu. Đồng
thời, vùng dây chằng nha chu bị chấn thương, có nghĩa là ngoài chấn thương do
đâm kim, có hiện tượng rách, đứt bám dính các sợi, di chuyển mô và các khoảng
bị lấp đầy dịch, nhất là sau khi tiêm nhiều mũi. Dựa trên những điều này, nên xếp
việc tiêm trong dây chằng vào loại gây tê trong xương hơn là gây tê dây chằng
nha chu.
Những thay đổi do chấn thương sau một mũi tiêm sẽ lành nhanh chóng và tương
đối không có hậu quả nếu sau đó răng được nhổ. Tuy nhiên tiêm lặp lại nhiều lần
trong điều trị nha chu hay phục hồi có thể có thể để lại hậu quả lâu dài : tiêu chân
răng hoặc thay đổi ở xương ổ.
Xương ổ là cấu trúc phụ thuộc răng. Do đó sau khi nhổ tất cả các răng ở người
lớn tuổi, tình trạng tiêu và phẳng dần mào xương ổ diễn ra với tốc độ khác nhau,
đặc biệt trong 5 năm đầu sau khi nhổ.
Tiêu xương ổ ở hàm dưới thường nhanh gấp 4 lần hàm trên, và thường ở nữ
nhiều hơn ở nam. Chiều cao xương ổ mất đi trung bình một năm là 0,1mm ở
hàm trên và 0,4mm ở vùng phía trước hàm dưới.
Mất chiều cao xương ổ, đặc biệt ở hàm dưới, gây ra những khó khăn đáng kể về
mặt phục hình.
4. VẤN ĐỀ VỊ TRÍ CỦA BỜ MIẾNG TRÁM VÀ MÃO
Theo những nguyên tắc tạo xoang của Black, người ta khuyên rằng bờ cổ
răng của miếng trám và mão nên được đặt dưới nướu nghĩa là về phía chóp so với
bờ nướu và mặt phẳng của nướu kẽ răng để phòng ngừa sâu răng và vì lý do(thẩm
mỹ.
Lời khuyên này dựa trên ý tưởng “mở rộng phòng ngừa”, có nghĩa là đặt bờ của
miếng trám hay mão trong “vùng được bảo vệ không sâu răng”, ở đó cổ răng
được bao phủ bởi mô mềm. Việc này có chủ ý là ngăn ngừa sâu răng thứ phát có
thể dễ dàng xảy ra ở vùng có khe hở giữa bờ miếng trám hay mão và bề mặt răng.
Sự thật là ngay cả khi có bờ tối ưu vẫn có những vi kẽ giữa vật liệu phục hồi và
đường hoàn tất của xoang. Khe này vào khoảng 70µm ở inlay vàng đúc, 20-
520µm ở miếng trám amalgam, 20-40µm ở miếng trám silicate và 200-500µm
đối với mão. Vi kẽ xung quanh phục hồi gắn bằng xi măng ban đầu được lấp đầy,
nhưng sau đó xi măng sẽ bị hoà tan và phân rã, để lại những khoang chứa vi
khuẩn và tích tụ mảng bám. Do đó lời khuyên đặt bờ cổ răng dưới nướu là đúng
do vật liệu và kỹ thuật chưa đạt vào thời kỳ đó.
Tuy nhiên trong những thập kỷ qua, một loạt nghiên cứu lâm sàng-dịch tễ, mô
học và thực nghiệm đã được thực hiện, để giải đáp câu hỏi là điều trị phục hồi nên
dành ưu tiên cho vật liệu-kỹ thuật và việc phòng ngừa sâu răng hay nên quan tâm
hơn đến việc tránh những tác dụng lâu dài trên tình trạng mô nha chu?
Bờ dưới nướu của một miếng trám hay mão, cho dù có hình dạng tối ưu về
mặt kỹ thuật hay dư thừa và nằm ngoài bề mặt răng, dẫn đến tình trạng viêm mãn
tính của mô nướu. Nguyên nhân của mức độ viêm nướu có thể do một phần là sự
kích thích của vật liệu, nhưng chủ yếu là do mảng bám vi khuẩn có điều kiện thuận
lợi để tích tụ trên bề mặt nhám của phục hồi ở vùng cổ răng. Khó đánh bóng được
những bề mặt dưới nướu của phục hồi. (Tất cả những thử nghiệm cố gắng đánh
bóng dưới nướu in vivo đều đưa đến kết quả là gây chấn thương mô nướu). Bờ
nướu của phục hồi dư, không khít sát có ảnh hưởng lâu dài, gây phá hủy cấu trúc
nâng đỡ răng do phản ứng viêm. Vì thế, Loe (1968) và Waerhaug (1969) khuyên
nên đặt bờ của miếng trám hay mão ở trên bờ nướu (về phía nhai hơn). Ngày nay
lời khuyên này được hưởng ứng rộng rãi.
5. VẤN ĐỀ MỞ RỘNG PHÒNG NGỪA
Nguyên tắc sửa soạn xoang theo Black tập trung vào yêu cầu “mở rộng phòng
ngừa”. Mở rộng phòng ngừa có nghĩa là xoang được sửa soạn nhiều hơn vào mô
cứng lành mạnh của răng để tạo ra một giới hạn của lỗ trám nằm trong vùng được
gọi là “miễn dịch với sâu răng”. Vùng miễn dịch với sâu răng gồm phần cổ răng
được nướu bao phủ ở mặt ngoài, mặt trong và kẽ răng.
Black, G.V. (1914) tin rằng giữa nướu và men răng ở cổ răng có một khoảng hẹp
đi đến đường nối men xê măng, và trong nướu có một cấu trúc tiết: “cơ quan
nướu”, cơ quan nướu liên tục tiết dịch và các phần tử vi thể qua khoảng này đi
vào khoang miệng. Ông tin rằng chất tiết này có tính kháng khuẩn và nhận thấy
trên những răng đã mọc hoàn toàn có một viền nướu lành mạnh bao phủ men cổ
răng rộng khoảng 1-2mm, luôn luôn không bị sâu răng. Ông cho rằng “sự miễn
dịch đối với sâu răng” này là kết quả của quá trình tự làm sạch nhờ dòng chảy của
các chất tiết kháng khuẩn. Niềm tin cho rằng có sự hiện diện của một khoảng giữa
nướu và bề mặt răng và có sự tiết một chất kháng khuẩn trở thành nền tảng lý
thuyết cho việc mở rộng phòng ngừa ở cổ răng: “Do đó người ta phải tách nướu
và đặt thành nướu của xoang đủ để bờ của nó được nướu bao phủ khi nướu trở về
vị trí bình thường”. Yêu cầu này đã được nhiều tác giả lặp lại và trở thành tiêu
chuẩn của các sửa soạn phục hồi liên quan đến vùng nướu.
Từ 1947, Gottlieb đã nhấn mạnh rằng lời khuyên “mở rộng phòng ngừa” dựa
trên giả thuyết sai. Trong sự hiểu biết hiện nay về sinh học cấu trúc, “miễn dịch
với sâu răng” ở men cổ răng là kết quả của việc biểu mô kết nối tạo thành biểu mô
bám dính ở vùng này, nghĩa là vùng này không nằm bên ngoài mà nằm bên trong
mô và không chịu những ảnh hưởng của vi khuẩn khi biểu mô kết nối và biểu mô
bám dính vẫn còn nguyên vẹn.
Hiện tượng mô học mà Black gọi là “cơ quan nướu” đã được nhận biết từ 1891
bởi Victor von Ebner, đó là sự thâm nhập bạch huyết bào của mô liên kết kế cận
với biểu mô kết nối. Sự thâm nhập này (chủ yếu là lympho bào), là biểu hiện của
phản ứng bảo vệ miễn dịch qua trung gian tế bào xảy ra trong giai đoạn đầu của
viêm nướu. “Chất tiết kháng khuẩn” là dịch tiết và không phải là nguyên nhân của
“vùng miễn dịch sâu răng” mà là kết quả của sự viêm nướu. Dịch tiết này bao
gồm dịch khe nướu và các tế bào hạt trung tính di chuyển, không thoát ra qua
khoảng dưới nướu mà qua khoảng gian bào của biểu mô kết nối và đẩy lùi sự
thâm nhập của vi khuẩn (Schroeder, H.E., 1974, 1984).
Ngày nay, dựa vào những hiểu biết nói trên, khi bờ miếng trám hay mão được
đặt dưới nướu, người ta không thể hy vọng có được sự bảo vệ ở phần cổ răng của
xoang mà sẽ có sự kích thích mô nướu, nói ngắn gọn là sự viêm và về lâu dài có
thể gây phá hủy mô nha chu.
6. DUY TRÌ SỰ LÀNH MẠNH CỦA MÔ NHA CHU VIỀN
Mô nướu và phần còn lại của mô nha chu khỏe mạnh làm cho thân răng và bờ
nướu không bị mảng bám tích tụ.
Viêm nướu (ở bờ nướu và nướu kẽ răng) có thể hoàn nguyên bằng cách luôn
luôn giữ sạch bề mặt răng. Nhờ tốc độ thay thế cao của biểu mô kết nối và mô liên
kết nướu: trong vài tuần một khe nướu sâu có thể biến mất hoàn toàn, viêm mô
liên kết và sự thâm nhập tế bào ngừng lại, hệ thống sợi collagen được tái lập
(Attstrom, R., 1975).
Xoa nắn nướu cơ học là không cần thiết. Mặc dù nó có thể làm dày thêm tầng
sừng hóa trên biểu mô nướu nhưng nó không kích thích sự sừng hóa ở biểu mô
kết nối hay đáy rãnh nướu. Hơn nữa xoa nắn nướu có thể ngăn cản sự tạo mới mô
liên kết và sự tái lập xương ổ, đặc biệt trong khi lành thương (Bogle, G., 1974).
Tác động tăng cường sức khỏe của bàn chải chỉ là sự lấy sạch mảng bám vi khuẩn
Sự lành thương và “bình thường hóa” mô nướu là một hiện tượng sinh học,
bình thường sẽ cho kết quả tối ưu khi không có kích thích cơ học. Sử dụng những
thức ăn giàu chất sợi (như cà rốt, táo,…) không đủ để ức chế sự tích tụ của vi
khuẩn trên mặt răng và không có khả năng làm giảm viêm nướu. Mặt khác người
ta biết rằng làm sạch răng thường kỳ (do nhân viên được huấn luyện thực hiện),
ngay cả với khoảng cách 2 tuần, hoàn toàn có thể giữ cho nướu lành mạnh và làm
giảm sự phát triển các sang thương sâu răng (Lindhe, J., 1973)
.png)



